
news
新闻中心
FISH检测(专题九)—CSCO尿路上皮癌诊疗指南(2020年版)
为了进一步提高对肿瘤的认识以及对肿瘤的规范诊疗和研究,中国临床肿瘤学会(CSCO)相关肿瘤专家委员会根据最新肿瘤研究进展及临床需要对乳腺癌等25种肿瘤的诊疗规范进行了修订,出版了新的肿瘤诊疗规范(2020年版)。为此,康录生物将对各个诊疗规范中涉及FISH检测的相关内容进行解析。
今天,我们将对尿路上皮癌诊疗规范(2020年版)中涉及FISH检测与膀胱癌的相关内容进行解析。

膀胱癌是起源于膀胱尿路上皮的恶性肿瘤,是泌尿系统最常见的恶性肿瘤之一。全球范围内膀胱癌发病情况:膀胱癌是全球第10大最常见的癌症,约有573,000例新病例和213,000例死亡病例。男性比女性更常见,男性的发病率和死亡率分别为每10万人9.5和3.3,约为全球女性的4倍。因此,该疾病在男性中排名较高,是男性第6位最常见癌症和第9位癌症死亡原因;而位列女性十位之后[1]。
根据2019年发布的数据显示[2,3],2015年我国膀胱癌发病率为5.80/10万,位居全身恶性肿瘤的第13位,其中膀胱癌男性发病率8.83/10万,位居第七位,女性发病率2.61/10万,位居第17位。膀胱癌发病存在地区性、种族性及性别的差异,可见于各年龄段,高发年龄50~70岁,且随着年龄增加,发病率也逐渐增加。根据2010年至2014年美国SEER数据库统计,膀胱癌确诊时的中位年龄为73岁,中位死亡年龄为79岁。可见膀胱癌是严重威胁人群健康的恶性肿瘤之一,因此,规范和提高膀胱癌的诊断及治疗水平具有重要意义。
对于膀胱癌的诊断及随访来说,虽然尿液或膀胱冲洗标本的尿细胞学检查配合膀胱镜检查、活检是诊断膀胱癌最可靠的方法。但由于肿瘤细胞分化比较好,其特征与正常细胞相似,不易鉴别;再加上癌细胞之间黏结相对紧密,没有足够的癌细胞脱落到尿液中被检测到就导致了尿细胞学检测膀胱癌的敏感性较低(不超50%;对于低分期分化较好的肿瘤不超过30%),所以尿细胞学阴性并不能排除低级别尿路上皮癌的存在;而膀胱镜检查和活检难以发现原位癌或扁平癌,而且其属于侵入性操作,患者依从性比较差。因此,寻找敏感度及特异性高的膀胱癌肿瘤标志物作为膀胱癌的早期诊断、检测以及预后评估受到越来越多的关注。
随着分子生物学的兴起以及精准医疗的发展,我们对随膀胱肿瘤发生发展过程中伴随的遗传学变化越来越了解。研究发现P16基因在9p21的纯合缺失是膀胱癌中最常见的改变之一,发生在膀胱癌发展的早期[4-10]。核型分析、比较基因组杂交和DNA倍体的研究表明,膀胱癌的发生发展过程中伴随着染色体不稳定性和非整倍性增加[11-13]。细胞遗传学研究揭示了多种染色体的频繁改变,包括染色体3,7,8, 9, 11, 15, 17,18和Y染色体[14,15]。这些染色体改变可以通过荧光原位杂交(FISH)检测到[15-21]。FISH利用荧光标记的DNA探针检测染色体着丝粒或独特位点,以检测具有指示恶性肿瘤的数值或结构异常的细胞。以前的研究人员已经证明FISH可用于检测排尿或膀胱冲洗标本中的膀胱癌[15-21],同时研究表明,包含针对3、7和17号染色体着丝粒以及9p21条带的FISH探针组对膀胱癌的检测具有较高的灵敏度和特异性(特异性95%,灵敏性大约80%)[22]。多项研究也显示FISH技术具有较高的敏感性和特异性。
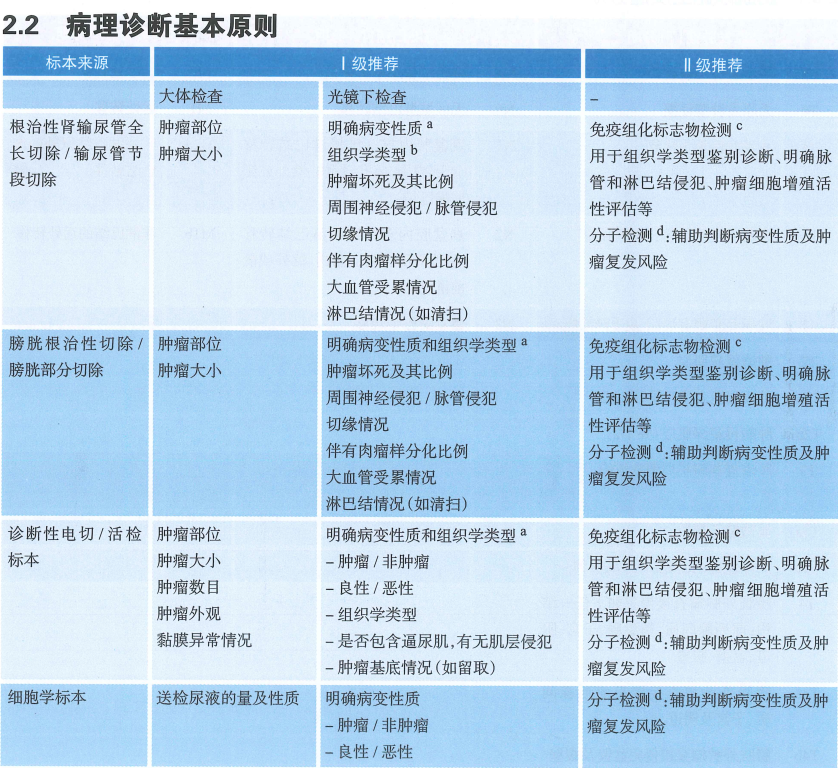
与传统膀胱癌检测和术后监测方法相比,FISH使用的样本为尿液,避免了由于侵入性取材给患者造成心理和生理的刺激。更容易被患者接受。FISH检测主要特点是:无创性早期诊断;结合膀胱镜检查监视膀胱癌复发;检测与膀胱癌进展与分级相关的染色体异常;不受BCG免疫治疗影响;与现有的诊断方法相比,能在分子水平最先发现复发。因此,美国FDA批准将FDP、ImmunoCyt和FISH等用于膀胱癌的检测。我国在2019年《中国泌尿外科和男科疾病诊断治疗指南》首次提出[23]:在尿细胞学诊断为不典型细胞异常或者患者因生理原因难以忍受多次膀胱镜检查痛苦时可考虑使用FISH检测来诊断膀胱癌。2020年CSCO《尿路上皮癌诊疗指南》在膀胱癌的诊断原则以及病理诊断基本原则中也指出:FISH检测可用于尿液标本中膀胱癌筛查及肿瘤复发的监测(III级推荐)。

再者,近年来越来越多的数据显示,膀胱癌的复发和进展与多种癌基因过度表达以及肿瘤抑制基因失活密切相关。其中,最常见的就是p53缺失和HER2扩增。
p53:
p53抑癌基因是位于人类第17号染色体短臂上,有11个外显子,编码393个氨基酸蛋白。该基因的功能尚未完全阐明,但其产物已被证明通过阻滞细胞在G期,调控细胞生长,并参与细胞DNA损伤后的检查点控制,导致细胞凋亡。该基因的改变是人类癌症中最常见的遗传缺陷。据大量数据研究发现[24-32],p53基因在多种肿瘤中出现缺失,并且研究发现出现p53基因缺失的肿瘤预后较差。在一项多变量分析中[33],发现p53基因缺失与预后有独立相关性,当膀胱癌组织中出现p53基因缺失时通常预示膀胱癌预后不佳。同时,研究表明[34]p53基因中的LOH可作为浅表性膀胱癌预后的临床指标。
HER2:
HER2即人类表皮生长因子受体2,HER2癌基因属于受体酪氨酸激酶类(RTK)癌基因。RTK是一个超家族,包括原癌基因erbB编码的HER1、HER2、HER3、HER4。HER2是该家族的第2个成员。HER2基因是定位于人类染色体17q21上的原癌基因,其转录的4.8kbmRNA翻译成的185000的糖蛋白(P185)即为HER2。
众所周知,在一些肿瘤中,尤其是在乳腺癌中,HER2基因的扩增和蛋白的过表达是很重要的预后因素。HER2的状态与乳腺癌的发生发展及预后密切相关。在膀胱癌中,有报道显示[35]HER2表达与浸润性膀胱移行细胞癌相关,能够作为肿瘤复发及病死率的独立预后因素。还能够筛选出高风险进展的膀胱癌患者,而这些患者在根治性膀胱切除术后可能获益于HER2单克隆抗体的辅助性治疗。还有相关研究发现[36],T1-GIII膀胱癌HER2阳性表达率为68.2%,而且倾向于复发;而在pT1-GII中HER2阴性表达率为65%,且多见于单发病灶,复发率低,无进展的肿瘤,检测HER2的状态(扩增/过表达)可能有助于预测非肌层浸润性膀胱癌的复发。因此,HER2状态的检测可作为膀胱癌的诊断指标之一,HER2扩增/过表达是膀胱癌预后不良的指征。

部分参考文献:
Sung H, Ferlay J, Siegel RL, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021;71(3):209-249.
Chen W, et al, Cancer statistics in China, 2015. CA Cancer J Clin, 2016, 66(2): 115-132.
Chen W, et al, Cancer incidence and mortality in China, 2013. Cancer Letters, 2017, 401:63-71.
Halling KC, King W, Sokolova IA, et al. A comparison of cytology and fluorescence in situ hybridization for the detection of urothelial carcinoma. J Urol. 2000;164(5):1768-75.
黄健,王建业,李虹等. 中国泌尿外科和男科疾病诊断治疗指南(2019版).北京:科学出版社,2020. 10.
Sokolova IA, Halling KC, Jenkins RB, et al. The development of a multitarget, multicolor fluorescence in situ hybridization assay for the detection of urothelial carcinoma in urine. J Mol Diagn. 2000;2(3):116-123.